Nervenzellen aus Haut: Hoffnung bei neurologischen Erkrankungen
MIT-Forschende verwandeln Hautzellen direkt ohne Zwischenschritt mit Stammzellen in Nervenzellen. Diese Methode könnte die Behandlung von Rückenmarksverletzungen und neurologischen Erkrankungen verbessern.
Forschende des MIT haben eine Methode entwickelt, Hautzellen direkt in Neuronen, also Nervenzellen zu verwandeln. Das könnte neue Möglichkeiten bei der Behandlung von Rückenmarksverletzungen und neurologischen Krankheiten ergeben.
Foto: Panthermedia / creativepic (YAYMicro)
Forschende des Massachusetts Institute of Technology (MIT) haben eine Methode entwickelt, um Hautzellen direkt in Nervenzellen umzuwandeln. Der neue Prozess umgeht die langwierige Stammzellphase und ermöglicht eine effizientere Herstellung von Neuronen. Erste Experimente mit Mauszellen zeigen vielversprechende Ergebnisse. Die Technik könnte langfristig zur Behandlung von Rückenmarksverletzungen und neurologischen Erkrankungen beitragen.
Inhaltsverzeichnis
Der neue Ansatz des MIT
Die gezielte Umwandlung eines Zelltyps in einen anderen hat sich als vielversprechender Ansatz in der regenerativen Medizin erwiesen. Forschende am MIT haben nun eine Methode entwickelt, die Hautzellen direkt in Neuronen verwandelt. Der entscheidende Vorteil dieser Technik liegt darin, dass die Hautzellen nicht erst in eine Zwischenform, die sogenannten induzierten pluripotenten Stammzellen (iPSCs), umgewandelt werden müssen. Dieser Schritt war bisher erforderlich, um Neuronen aus Körperzellen zu erzeugen, machte den Prozess aber langwierig und ineffizient.
Induzierte pluripotente Stammzellen besitzen die Fähigkeit, sich in viele verschiedene Zelltypen zu entwickeln, ähnlich wie embryonale Stammzellen. Ihre Herstellung ist jedoch aufwendig, und nicht alle umgewandelten Stammzellen entwickeln sich später zu funktionierenden Neuronen. Ein häufiges Problem ist, dass viele der umgewandelten Zellen in Zwischenstadien stecken bleiben und sich nicht weiterentwickeln. Zudem dauert dieser Prozess oft mehrere Wochen.
„Eine der Herausforderungen bei der Reprogrammierung besteht oft darin, dass Zellen in Zwischenstadien stecken bleiben können“, erklärt Katie Galloway, Professorin für Biomedizintechnik und Chemieingenieurwesen am MIT. „Deshalb verwenden wir die direkte Umwandlung, bei der wir nicht über ein iPSC-Zwischenstadium gehen, sondern direkt von einer Körperzelle zu einem Motoneuron übergehen“.
Effizientere Neuronenproduktion durch optimierte Gensteuerung
Um die Hautzellen direkt in Nervenzellen umzuwandeln, setzten die Forschenden gezielt Transkriptionsfaktoren ein. Diese speziellen Proteine beeinflussen die Genexpression und bestimmen, welche Gene aktiv sind und welche nicht. Die Forschenden identifizierten eine Kombination aus drei wesentlichen Transkriptionsfaktoren – NGN2, ISL1 und LHX3 –, die ausreichte, um die Umwandlung der Hautzellen in Neuronen zu steuern.
Ein weiterer kritischer Faktor war die Kontrolle der Zellteilung. Damit aus einer einzigen Hautzelle mehrere Nervenzellen entstehen können, wurden Gene eingeführt, die das Zellwachstum stimulieren. Insbesondere die Gene p53DD und eine mutierte Form von HRAS erwiesen sich als entscheidend. Sie sorgten dafür, dass sich die Hautzellen vor der Umwandlung mehrfach teilten, was die Anzahl der erzeugten Nervenzellen drastisch erhöhte.
Die bisherigen Verfahren zur direkten Umwandlung hatten sehr niedrige Erfolgsraten – oft unter 1 %. Mit der neuen Methode gelang es dem MIT-Team jedoch, eine deutliche Verbesserung zu erzielen. Die Forschenden berichten von einer mehr als 1.000% höheren Erfolgsrate: Statt nur einer einzelnen Nervenzelle pro Hautzelle konnten nun zehn oder mehr Neuronen produziert werden.
„Wenn man die Transkriptionsfaktoren in nicht-proliferativen Zellen in sehr hohen Mengen exprimieren würde, wären die Reprogrammierungsraten sehr niedrig. Aber hyperproliferative Zellen sind empfänglicher und können sich effizienter in Neuronen verwandeln.“
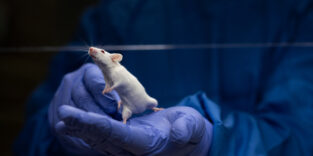
Integration in das Gehirn von Mäusen
Nachdem die Forschenden die Methode zur Umwandlung von Hautzellen in Neuronen optimiert hatten, testeten sie die erzeugten Zellen in lebenden Organismen. Die neuen Nervenzellen wurden in das Striatum von Mäusen transplantiert – eine Region des Gehirns, die für die Steuerung von Bewegung und anderen kognitiven Prozessen eine wichtige Rolle spielt.
Nach zwei Wochen analysierten die Forschenden die Ergebnisse. Dabei stellte sich heraus, dass viele der implantierten Neuronen überlebten und sich mit dem umliegenden Nervengewebe verbanden. Messungen der elektrischen Signale und Kalziumflüsse zeigten, dass die neuen Neuronen mit anderen Nervenzellen kommunizieren konnten.
Diese Erkenntnisse legen nahe, dass die mit dieser Methode erzeugten Neuronen potenziell für therapeutische Anwendungen geeignet sein könnten. Dies könnte insbesondere für die Behandlung von Rückenmarksverletzungen oder neurodegenerativen Erkrankungen wie ALS (Amyotrophe Lateralsklerose) von Bedeutung sein.
So geht es nun weiter
Die Forschenden planen nun, ihre Technik weiter zu verbessern, um die Umwandlungsraten mit menschlichen Hautzellen zu steigern. Erste Experimente deuten darauf hin, dass die Erfolgsrate bei menschlichen Zellen zwischen 10 und 30 % liegt. Die Umwandlung dauert etwa fünf Wochen und ist damit schneller als die klassische Methode über iPSCs.
Ein weiteres Ziel ist es, die Methode weiter zu skalieren, um große Mengen an Neuronen zu erzeugen. Falls dies gelingt, könnte die neue Technik die Basis für eine Zelltherapie bilden, mit der defekte Nervenzellen ersetzt werden könnten. Dies wäre ein vielversprechender Ansatz zur Behandlung von Rückenmarksverletzungen oder Erkrankungen, die die motorische Kontrolle beeinträchtigen.
Klinische Studien mit Neuronen aus iPSCs zur Behandlung von ALS laufen bereits. Falls die direkte Umwandlung von Hautzellen in Neuronen noch effizienter wird, könnte diese Technik dazu beitragen, eine größere Anzahl therapeutisch nutzbarer Nervenzellen zu erzeugen und damit die Verfügbarkeit von Zellersatztherapien zu verbessern.
Ein Beitrag von: